GLAUCOMA
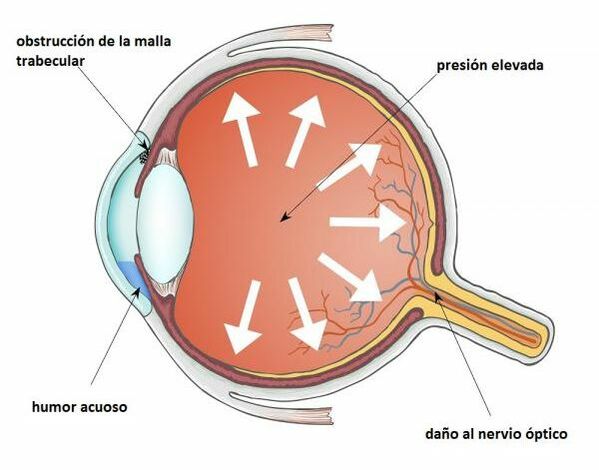
¿QUE ÉS? El glaucoma es la lesión de las fibras del nervio óptico producido por un aumento de la presión intraocular, causado por una falta de drenaje del humor acuoso que se encuentra en la cámara anterior del ojo con la función de nutrir y oxigenar las estructuras del globo ocular como la córnea y el cristalino.
El nervio óptico transmite las imágenes del ojo al cerebro y el aumento de la presión intraocular va afectando de manera lenta y progresiva a sus fibras nerviosas, produciendo una lesión que es irreversible. Dependiendo del grado de destrucción del nervio óptico la pérdida de visión es mayor o menor. |
Una enfermedad frecuente a partir de los 40
El glaucoma es una enfermedad frecuente que afecta a un 2% de la población mayor de 40 años y a un 14 % de los mayores de 60 años. El problema es que se calcula que sólo la mitad de los pacientes con glaucoma saben que padecen esta enfermedad y esto se debe a que, en un principio, el glaucoma no produce síntomas. La pérdida de visión periférica que ocurre en estadios precoces le es muy difícil de detectar al paciente.
El glaucoma es una enfermedad frecuente que afecta a un 2% de la población mayor de 40 años y a un 14 % de los mayores de 60 años. El problema es que se calcula que sólo la mitad de los pacientes con glaucoma saben que padecen esta enfermedad y esto se debe a que, en un principio, el glaucoma no produce síntomas. La pérdida de visión periférica que ocurre en estadios precoces le es muy difícil de detectar al paciente.
TIPOS DE GLAUCOMA
La clasificación según la apertura del ángulo iridocorneal establece dos tipos de glaucoma: glaucoma de ángulo abierto y de ángulo cerrado.
Otra clasificación de esta patología se determina según su origen: glaucoma primario y secundario.
Por último, también se dividen según su momento de aparición: glaucoma congénito, infantil, juvenil y adulto.
Sin embargo, los tipos de glaucoma más comunes son: glaucoma de ángulo abierto, de ángulo cerrado, de tensión normal y congénito.
Otra clasificación de esta patología se determina según su origen: glaucoma primario y secundario.
Por último, también se dividen según su momento de aparición: glaucoma congénito, infantil, juvenil y adulto.
Sin embargo, los tipos de glaucoma más comunes son: glaucoma de ángulo abierto, de ángulo cerrado, de tensión normal y congénito.
|
Glaucoma de ángulo abierto
Es una enfermedad crónica que afecta al nervio que lleva la información desde el ojo hasta el cerebro. Tiene como consecuencia una pérdida progresiva de la visión. Cuando la estructura a través de la que se elimina el humor acuoso sufre daños, se produce un aumento en la presión del ojo. El aumento de la presión ocular lesiona el nervio óptico. Está formado por fibras nerviosas, encargadas de conducir la información de la retina hasta el cerebro. La pérdida de fibras nerviosas por el aumento de presión ocular, produce una pérdida progresiva de la visión. Al principio se ve afectada la visión periférica, y con el tiempo también la visión central. Las fibras nerviosas del nervio óptico no se regeneran, por esta razón la detección temprana de esta enfermedad es importante para poder tratarla a tiempo. |
Glaucoma de ángulo cerrado
Se trata de una patología producida por un aumento brusco y muy importante de la presión ocular. Causa enrojecimiento y dolor en el ojo, así como dolores de cabeza, y en ocasiones náuseas y vómitos. Se produce por un cierre del ángulo, que es la estructura mediante la cual se elimina el humor acuoso. La producción de humor acuoso es continua, y ante la incapacidad de eliminarlo, este se acumula y eleva la tensión del ojo. El tratamiento precoz es primordial para lograr disminuir la tensión en el ojo. Un episodio aislado de aumento de presión ocular, puede que no tenga consecuencias graves, pero es importante estudiar la causa. Cuando se producen episodios repetidos, puede tratarse de un glaucoma de ángulo cerrado. En este caso las consecuencias sí pueden ser graves, llegando incluso a la ceguera, ya que el aumento de presión mantenido provoca daños en el nervio óptico. |
|
Glaucoma de tensión normal o tensión baja
Se trata de un tipo de glaucoma que se produce cuando la presión intraocular está en los niveles normales (por debajo de los 21 mmHg), pero aun así las fibras del nervio óptico secundario manifiestan daños, y se produce pérdida del campo visual. Las causas de esta enfermedad se desconocen. Puede tratarse de factores hereditarios, problemas vasculares o cierres esporádicos del ángulo de drenaje del humor acuoso. Así mismo, el uso de esteroides puede provocar un aumento de la presión intraocular transitoria y daños en el nervio óptico. En algunos pacientes, la salud de su nervio óptico se ve tan afectada por diferentes causas (deterioro estructural o deterioro metabólico) que, incluso una presión intraocular que permanezca dentro de los niveles que se consideran normales, puede ser perjudicial. Al igual que en los glaucomas más comunes, es imprescindible que el diagnóstico de esta enfermedad sea lo más precoz posible para evitar daños graves o irreversibles. No suele presentar síntomas hasta que se produce una pérdida de campo visual. |
Glaucoma congénito y/o infantil
El término glaucoma congénito engloba una serie de enfermedades, que en su mayoría son de origen hereditario. Se caracterizan por una anomalía ocular que existe desde el nacimiento, y que origina un aumento en la presión intraocular. El glaucoma congénito engloba a varios subtipos de glaucoma. La gravedad de éste depende de la edad en la que se manifieste, de la agresividad de la propia enfermedad y de la presencia de malformaciones asociadas. Este tipo de glaucoma tiene uno de los pronósticos más graves, pero no se debe pensar que está asociada a la ceguera. Sin embargo, los afectados deben acudir al oftalmólogo para mantener un control adecuado de la enfermedad. La frecuencia de este tipo de glaucoma es baja. Es uno de los más temidos, ya que afecta principalmente a los niños, y se trata de una enfermedad de gran severidad. El glaucoma congénito afecta por tanto a bebés nacidos con defectos que impiden el drenaje normal de líquido del ojo. Por su parte, el glaucoma infantil está presente desde el 1 a 24 meses de edad. |
Glaucoma secundario
Se dice de aquel tipo de glaucoma que ha sido originado por otra enfermedad como, por ejemplo, un glaucoma neovascular por formación de nuevos vasos en el iris, un glaucoma facolítico, producido por una catarata de larga evolución o un glaucoma de células fantasma por una hemorragia vítrea.
Otro tipo puede ser el glaucoma pigmentario que se produce cuando los gránulos del pigmento del iris se desprenden en el líquido ocular (humor acuoso) y obstruyen el sistema de drenaje del ojo.
Se dice de aquel tipo de glaucoma que ha sido originado por otra enfermedad como, por ejemplo, un glaucoma neovascular por formación de nuevos vasos en el iris, un glaucoma facolítico, producido por una catarata de larga evolución o un glaucoma de células fantasma por una hemorragia vítrea.
Otro tipo puede ser el glaucoma pigmentario que se produce cuando los gránulos del pigmento del iris se desprenden en el líquido ocular (humor acuoso) y obstruyen el sistema de drenaje del ojo.
Causas del glaucoma
Existen unos parámetros bajo los que hay más posibilidades de padecer glaucoma, como son los antecedentes familiares (aumentan hasta 10 veces el riesgo de padecer glaucoma), la diabetes, el tabaco, la miopía y la hipermetropía, el tratamiento prolongado con corticoides, o la exposición al sol. Y por supuesto, la edad.
El envejecimiento es uno de los factores de riesgo más importantes. Con la edad, la profundidad y el volumen de la cámara anterior disminuye predisponiendo al bloqueo pupilar y con ello aumenta la prevalencia de glaucoma de cierre angular.
Además, las células del trabeculum, que es la zona por donde drena el humor acuoso, con la edad van modificándose y dificultando el drenaje de humor acuoso. Si el ángulo de drenaje no está funcionando correctamente, el fluido se acumula, la presión interior del ojo aumenta y esto daña al nervio óptico.
En este sentido, en la mayoría de las ocasiones, el glaucoma se asocia a una presión intraocular alta (hipertensión ocular). No obstante, también puede ocurrir cuando la presión intraocular (PIO) se encuentra en niveles normales.
Por tanto, si el glaucoma no es tratado o controlado el glaucoma provoca en las primeras fases una pérdida de la visión periférica y finalmente conduce a la ceguera.
El envejecimiento es uno de los factores de riesgo más importantes. Con la edad, la profundidad y el volumen de la cámara anterior disminuye predisponiendo al bloqueo pupilar y con ello aumenta la prevalencia de glaucoma de cierre angular.
Además, las células del trabeculum, que es la zona por donde drena el humor acuoso, con la edad van modificándose y dificultando el drenaje de humor acuoso. Si el ángulo de drenaje no está funcionando correctamente, el fluido se acumula, la presión interior del ojo aumenta y esto daña al nervio óptico.
En este sentido, en la mayoría de las ocasiones, el glaucoma se asocia a una presión intraocular alta (hipertensión ocular). No obstante, también puede ocurrir cuando la presión intraocular (PIO) se encuentra en niveles normales.
Por tanto, si el glaucoma no es tratado o controlado el glaucoma provoca en las primeras fases una pérdida de la visión periférica y finalmente conduce a la ceguera.
¿Quién puede desarrollar glaucoma?
Todavía no conocemos totalmente las causas de esta enfermedad, pero hay una serie de factores de riesgo que debemos tener en cuenta:
- Antecedentes familiares de glaucoma.
- Edad: ser mayor de 40 años para los afroamericanos. El glaucoma de ángulo abierto tiene más probabilidad de afectar a afroamericanos que a caucásicos no hispánicos en Estados Unidos y por tanto más prevalencia de ceguera. Otros estudios explican que el glaucoma de ángulo abierto afecta casi de igual modo a los afroamericanos que a latinos e hispánicos.
- Edad: ser mayor de 60 años, especialmente los méxico-americanos.
- Tener córnea delgada.
- Tener una anatomía anormal del nervio óptico con aumento de la excavación papilar.
- Tener alta miopía.
- Diabetes.
- Presión sanguínea elevada.
- Traumatismo ocular.
Síntomas del glaucoma
El glaucoma es una enfermedad que no produce síntomas ya que en la mayoría de casos no produce dolor y no es perceptible hasta que nos damos cuenta de una pérdida importante de la visión.
Por ese motivo, el glaucoma progresa de forma silenciosa hasta dañar de forma irreversible nuestro nervio óptico, provocando una pérdida permanente de visión en diferentes grados.
Síntomas glaucoma de ángulo cerrado
Al principio sí podemos notar cambios repentinos en la visión y ver borroso, así como halos al mirar fijamente a alguna luz. Otros síntomas son dolores fuertes en el ojo, naúseas y vómitos.
Síntomas glaucoma de ángulo abierto
Éste tipo, que es el más común, no produce síntomas al principio. No hay dolor ni enrojecimiento y la visión se pierde de manera lenta y progresiva, primero en la zona periférica para acabar afectando a la zona central en estadios muy avanzados.
Esto hace que el paciente, con frecuencia, no sepa que tiene esta enfermedad hasta que ha avanzado mucho y hay que recordar que las lesiones provocadas por el glaucoma son irreversibles.
Por eso es muy importante la detección precoz acudiendo a una revisión oftalmológica con frecuencia, sobre todo en los casos de pacientes con antecedentes familiares de glaucoma.
Por ese motivo, el glaucoma progresa de forma silenciosa hasta dañar de forma irreversible nuestro nervio óptico, provocando una pérdida permanente de visión en diferentes grados.
Síntomas glaucoma de ángulo cerrado
Al principio sí podemos notar cambios repentinos en la visión y ver borroso, así como halos al mirar fijamente a alguna luz. Otros síntomas son dolores fuertes en el ojo, naúseas y vómitos.
Síntomas glaucoma de ángulo abierto
Éste tipo, que es el más común, no produce síntomas al principio. No hay dolor ni enrojecimiento y la visión se pierde de manera lenta y progresiva, primero en la zona periférica para acabar afectando a la zona central en estadios muy avanzados.
Esto hace que el paciente, con frecuencia, no sepa que tiene esta enfermedad hasta que ha avanzado mucho y hay que recordar que las lesiones provocadas por el glaucoma son irreversibles.
Por eso es muy importante la detección precoz acudiendo a una revisión oftalmológica con frecuencia, sobre todo en los casos de pacientes con antecedentes familiares de glaucoma.
Diagnóstico del glaucoma
El diagnóstico precoz del glaucoma posibilita que se evite una alteración visual importante. Las personas que padecen glaucoma necesitan revisarse periódicamente a lo largo de su vida ya que el glaucoma puede empeorar sin que el paciente lo note.
Tonometría
Con esta prueba se mide la presión intraocular del ojo mediante una ráfaga cálida de aire. El intervalo de presión normal es de 12 a 22mm HG (hace referencia a milímetros de mercurio). Cuando se superan los 20mmHG en la mayoría de casos se diagnostica a un paciente con glaucoma.
Paquimetría
Se trata de una prueba diagnóstica que mide el espesor de la córnea del ojo. Se coloca una sonda llamada paquímetro en la parte frontal del ojo (la córnea) para medir su espesor.
La paquimetría puede ayudar a su diagnóstico ya que existe la posibilidad de que el espesor de la córnea influya en las lecturas de presión ocular. Esta prueba dura un minuto para ambos ojos.
Oftalmoscopia
Este procedimiento de diagnóstico ayuda al médico a examinar su nervio óptico para detectar daños a causa del glaucoma. Se utilizan gotas oftálmicas para dilatar la pupila de modo que el especialista pueda observar a través del ojo y examinar la forma y el color del nervio óptico, el encargado de trasmitir la información visual desde la retina hasta el cerebro.
Posteriormente el oftalmólogo utilizará un instrumento con luz para iluminar y ampliar el nervio óptico. Si la presión intraocular no se encuentra dentro del intervalo normal o tiene un aspecto inusual, se pueden realizar otras dos pruebas más complementarias: e perimetría y gonioscopia.
Perimetría
La perimetría es una prueba del campo visual que genera un mapa de la totalidad de su campo visual. Con ella el oftalmólogo identificará si el glaucoma a afectado a su vista.
Gonioscopia
Con esta prueba se determina si el ángulo donde el iris se encuentra con la córnea es abierto y amplio o estrecho y cerrado. Se coloca en el ojo una lente de contacto portátil. Esta lente de contacto tiene un espejo que le indica al especialista si el ángulo entre el iris y la córnea está cerrado y bloqueado es o amplio y abierto.
Tonometría
Con esta prueba se mide la presión intraocular del ojo mediante una ráfaga cálida de aire. El intervalo de presión normal es de 12 a 22mm HG (hace referencia a milímetros de mercurio). Cuando se superan los 20mmHG en la mayoría de casos se diagnostica a un paciente con glaucoma.
Paquimetría
Se trata de una prueba diagnóstica que mide el espesor de la córnea del ojo. Se coloca una sonda llamada paquímetro en la parte frontal del ojo (la córnea) para medir su espesor.
La paquimetría puede ayudar a su diagnóstico ya que existe la posibilidad de que el espesor de la córnea influya en las lecturas de presión ocular. Esta prueba dura un minuto para ambos ojos.
Oftalmoscopia
Este procedimiento de diagnóstico ayuda al médico a examinar su nervio óptico para detectar daños a causa del glaucoma. Se utilizan gotas oftálmicas para dilatar la pupila de modo que el especialista pueda observar a través del ojo y examinar la forma y el color del nervio óptico, el encargado de trasmitir la información visual desde la retina hasta el cerebro.
Posteriormente el oftalmólogo utilizará un instrumento con luz para iluminar y ampliar el nervio óptico. Si la presión intraocular no se encuentra dentro del intervalo normal o tiene un aspecto inusual, se pueden realizar otras dos pruebas más complementarias: e perimetría y gonioscopia.
Perimetría
La perimetría es una prueba del campo visual que genera un mapa de la totalidad de su campo visual. Con ella el oftalmólogo identificará si el glaucoma a afectado a su vista.
Gonioscopia
Con esta prueba se determina si el ángulo donde el iris se encuentra con la córnea es abierto y amplio o estrecho y cerrado. Se coloca en el ojo una lente de contacto portátil. Esta lente de contacto tiene un espejo que le indica al especialista si el ángulo entre el iris y la córnea está cerrado y bloqueado es o amplio y abierto.
Tratamientos del glaucoma
El tratamiento puede incluir cirugía, láser o medicación, dependiendo de la evolución y severidad del glaucoma. Habitualmente, al principio se recurren a gotas para los ojos junto con medicación para reducir la presión intraocular.
Medicamentos para el glaucoma
El especialista es el que debe decidir qué medicamentos son más adecuados para un paciente basado en el caso de glaucoma, historial médico y régimen de medicación actual.
Inyecciones intraoculares. Por otro lado, tener glaucoma también puede ser el desencadenante de una trombosis ocular, la que afecta a las venas de la retina, produciendo una pérdida repentina de visión central sin dolor.
Cuando afectan a la vena principal de la retina, se pierde visión en la totalidad del campo visual. Cuando afectan a alguna rama venosa de la retina se pierde visión en un sector del campo visual.
La alteración visual producida por esta trombosis de venas de la retina puede solucionarse con el correcto tratamiento con inyecciones intraoculares de medicamentos que consiguen eliminar por completo el líquido (edema) acumulado por el problema vascular.
De hecho, puede mejorarse la visión hasta recuperar el 80-100% de visión con un tratamiento correcto. Ocasionalmente puede ser necesario láser sobre las zonas de la retina que no tienen una circulación de sangre normal por el problema de la trombosis.
En los casos en que con el tratamiento tópico (y eventualmente el láser) no se consiga controlar la progresión de la enfermedad, estarán indicados los tratamientos quirúrgicos.
Medicamentos para el glaucoma
El especialista es el que debe decidir qué medicamentos son más adecuados para un paciente basado en el caso de glaucoma, historial médico y régimen de medicación actual.
- Alfa agonistas adrenérgico: reducen la producción de humor acuoso y aumentan su salida.
- Beta bloqueadores: trabajan para bajar la presión (intraocular) del ojo, por la disminución de la velocidad que corren los fluidos en el ojo.
- Inhibidores de la anhidrasa carbónica: son gotas o píldoras usadas para reducir la producción de fluido en el ojo.
- Miotics: ayudan a aumentar el nivel de drenaje de líquido del ojo.
- Análogos de prostaglandina reducen la presión en el ojo al aumentar el flujo de líquido hacia fuera del mismo ojo.
Inyecciones intraoculares. Por otro lado, tener glaucoma también puede ser el desencadenante de una trombosis ocular, la que afecta a las venas de la retina, produciendo una pérdida repentina de visión central sin dolor.
Cuando afectan a la vena principal de la retina, se pierde visión en la totalidad del campo visual. Cuando afectan a alguna rama venosa de la retina se pierde visión en un sector del campo visual.
La alteración visual producida por esta trombosis de venas de la retina puede solucionarse con el correcto tratamiento con inyecciones intraoculares de medicamentos que consiguen eliminar por completo el líquido (edema) acumulado por el problema vascular.
De hecho, puede mejorarse la visión hasta recuperar el 80-100% de visión con un tratamiento correcto. Ocasionalmente puede ser necesario láser sobre las zonas de la retina que no tienen una circulación de sangre normal por el problema de la trombosis.
En los casos en que con el tratamiento tópico (y eventualmente el láser) no se consiga controlar la progresión de la enfermedad, estarán indicados los tratamientos quirúrgicos.
OPERACIÓN DE GLAUCOMA
Consiste en la realización de una fístula que comunique el interior del globo ocular con el espacio subconjuntival, permitiendo de esta manera aliviar la presión intraocular drenando el humor acuoso hacia fuera del globo.
Las cirugías de este tipo pueden realizarse bajo anestesia tópica y/o subtenoniana, pero lo más habitual es realizar una inyección de anestésico por detrás del globo ocular (llamada peribulbar) que anestesia tanto el globo ocular como sus músculos.
La cirugía comienza por despegar la conjuntiva del globo ocular, tras lo cual, asegurando una buena hemostasia, se talla una pequeña lamina de la esclera que permita llegar hasta el trabeculado. Una vez llegado a ese punto, las técnicas difieren según la cantidad de filtración que el cirujano pretenda lograr.
Esclerectomía
La esclerectomía no penetrante extraerá el resto de la laminilla escleral hasta la membrana del trabeculado, dejando a ésta indemne, lo que permite que el humor acuoso rezume sin realmente haber penetrado completamente dentro del globo ocular.
Trabeculectomía
La diferencia de la cirugía anterior, la trabeculectomía resecará el espesor completo de la esclera y trabeculado, con lo que la penetración al globo es completa, e incluso se realiza una pequeña perforación a nivel de la raíz del iris. El caudal conseguido por éste método es mayor.
Esclerotrabeculectomía con o sin implante de válvula express
La opción preferida actualmente es una cirugía intermedia entre las dos anteriores, consistente en que en lugar de resecar la base de la esclera y trabeculado, se coloca una válvula que penetra hasta el interior del globo ocular, pero al realizarse la filtración a través de ésta, el flujo de salida es más constante y regulado.
En los tres casos se aplican sobre la zona medicamentos que reducen la tendencia a la cicatrización del tejido a fin de que la filtración no se reduzca en el tiempo. Durante el postoperatorio se aplicarán gotas antinflamatorias y antibióticas durante los días posteriores y se realizarán controles a fin de que el oftalmólogo constate una buena filtración.
Cirugía de mínimamente invasiva de glaucoma (MIGS)
MIGS (Micro Incisional Glaucoma Surgery) son un conjunto de cirugías de glaucoma en las que en todas ellas se implanta un dispositivo intraocular de drenaje.
Los objetivos de estas cirugías de mínima invasión son el ser más seguras que las cirugías convencionales o filtrantes consiguiendo no alterar la conjuntiva, evitando así la fibrosis que cierra las cirugías filtrantes, inducir menos disrupción en los tejidos y por tanto una menor inflamación postoperatoria, así como un descenso tensional para estabilizar el glaucoma del paciente.
Estas son las principales ventajas:
Postoperatorio de la cirugía de glaucoma
Durante el postoperatorio se aplican gotas antinflamatorias y antibióticas, y en los días siguientes a la intervención el paciente debe acudir al oftalmólogo para realizar los controles que aseguren una filtración correcta.
El postoperatorio es diferente en cada persona, por eso su control y tratamiento debe ser personalizado.
Existe la posibilidad de que la fístula se cierre, incluso años después de la intervención. Por esta razón, la presión intraocular debe seguir siendo controlada a pesar de que la cirugía de glaucoma haya sido un éxito. El oftalmólogo vigilará y valorará el estado de la fístula y la reacción cicatricial de cada paciente.
Las cirugías de este tipo pueden realizarse bajo anestesia tópica y/o subtenoniana, pero lo más habitual es realizar una inyección de anestésico por detrás del globo ocular (llamada peribulbar) que anestesia tanto el globo ocular como sus músculos.
La cirugía comienza por despegar la conjuntiva del globo ocular, tras lo cual, asegurando una buena hemostasia, se talla una pequeña lamina de la esclera que permita llegar hasta el trabeculado. Una vez llegado a ese punto, las técnicas difieren según la cantidad de filtración que el cirujano pretenda lograr.
Esclerectomía
La esclerectomía no penetrante extraerá el resto de la laminilla escleral hasta la membrana del trabeculado, dejando a ésta indemne, lo que permite que el humor acuoso rezume sin realmente haber penetrado completamente dentro del globo ocular.
Trabeculectomía
La diferencia de la cirugía anterior, la trabeculectomía resecará el espesor completo de la esclera y trabeculado, con lo que la penetración al globo es completa, e incluso se realiza una pequeña perforación a nivel de la raíz del iris. El caudal conseguido por éste método es mayor.
Esclerotrabeculectomía con o sin implante de válvula express
La opción preferida actualmente es una cirugía intermedia entre las dos anteriores, consistente en que en lugar de resecar la base de la esclera y trabeculado, se coloca una válvula que penetra hasta el interior del globo ocular, pero al realizarse la filtración a través de ésta, el flujo de salida es más constante y regulado.
En los tres casos se aplican sobre la zona medicamentos que reducen la tendencia a la cicatrización del tejido a fin de que la filtración no se reduzca en el tiempo. Durante el postoperatorio se aplicarán gotas antinflamatorias y antibióticas durante los días posteriores y se realizarán controles a fin de que el oftalmólogo constate una buena filtración.
Cirugía de mínimamente invasiva de glaucoma (MIGS)
MIGS (Micro Incisional Glaucoma Surgery) son un conjunto de cirugías de glaucoma en las que en todas ellas se implanta un dispositivo intraocular de drenaje.
Los objetivos de estas cirugías de mínima invasión son el ser más seguras que las cirugías convencionales o filtrantes consiguiendo no alterar la conjuntiva, evitando así la fibrosis que cierra las cirugías filtrantes, inducir menos disrupción en los tejidos y por tanto una menor inflamación postoperatoria, así como un descenso tensional para estabilizar el glaucoma del paciente.
Estas son las principales ventajas:
- Se mejora el drenaje natural del ojo.
- Se consiguen menos molestias en el postoperatorio ya que se reduce la inflamación.
- Existe una menor tasa de complicaciones
- Sirven para glaucomas de ángulo abierto. Aún se descarta para otros tipos de glaucoma.
Postoperatorio de la cirugía de glaucoma
Durante el postoperatorio se aplican gotas antinflamatorias y antibióticas, y en los días siguientes a la intervención el paciente debe acudir al oftalmólogo para realizar los controles que aseguren una filtración correcta.
El postoperatorio es diferente en cada persona, por eso su control y tratamiento debe ser personalizado.
Existe la posibilidad de que la fístula se cierre, incluso años después de la intervención. Por esta razón, la presión intraocular debe seguir siendo controlada a pesar de que la cirugía de glaucoma haya sido un éxito. El oftalmólogo vigilará y valorará el estado de la fístula y la reacción cicatricial de cada paciente.
Prevención del glaucoma
No está demostrado que con remedios naturales se puede detener la progresión del glaucoma, no obstante el especialista sí puede recomendar a sus pacientes algunos hábitos saludables tales como:
- Dieta rica en frutas y verduras, así como reducir el conumo de alimentos ricos en azúcar.
- Practicar deporte físico.
- Evitar actividades que requieran demasiado esfuerzo.
- Evitar la exposición prolongada al sol y llevar siempre gafas protectoras contra los rayos UV.
- Moderar el consumo del alcohol y la cafeína.